Algunos datos sobre el desprendimiento de retina
- Lo padecen 1 de cada 10.000 personas al año.
- El 67% de las personas que lo sufren son miopes o mayoresde 50 años.
- Aparece en los dos ojos en el 10% de los casos.
- Es más frecuente entre los 40 y los 70 años, siendo la edad media de aparición los 54 años.
- Se presenta por igual en hombres y en mujeres.
- Más de 95% de los desprendimientos de retina evolucionan favorablemente si se realiza un diagnóstico y un tratamiento adecuado y precoz.
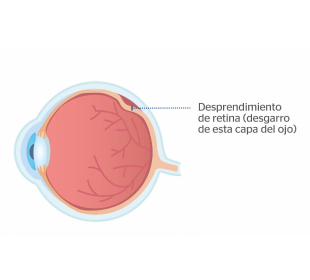
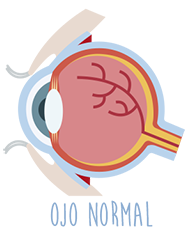
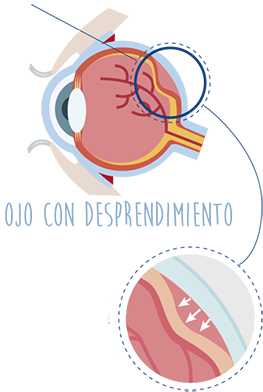
¿Qué es el desprendimiento de retina?
El desprendimiento de retina se produce cuando
una parte de la retina se separa de la coroides (la parte posterior del interior del ojo donde suele estar unida)
Cuando se produce un desprendimiento de retina, parte del humor vítreo (el líquido del interior del globo ocular) puede depositarse entre la retina desprendida y la coroides, impidiendo que la retina vuelva a su posición original.
¿Por qúe se produce el desprendimiento de retina?
El desprendimiento de retina se puede producir por distintos factores.
Algunos elementos que pueden favorecer a la aparición de este problema son los siguientes:
Miopía
magna
Cirugías
oculares
previas
Traumatismo
oculares
Enfermedades
oculares
(como la retinopatía
diabética)
Familiares de
primer grado
con
desprendimiento
de retina
Síntomas del desprendimiento de retina
Los síntomas del desprendieminto de retina pueden variar de un paciente a otro.
No obstante, los más habituales y que deben ponernos en alerta son los siguientes.

Destellos luminosos que aparecen de forma repentina.

Moscas volantes abundantes.

Hay que recordar que el desprendimiento de una retina no se manifiesta con dolor en el ojo, por lo que el paciente debe acudir a urgencias si percibe alguno de los síntomas descritos de forma muy marcada a pesar de no sentir molestias o dolor de ningún tipo.

Percibir una especie de cortina o telón oscuro en el campo de visión.

Pérdida de visión central
(si afecta a la mácula).
Cómo es el tratamiento para curar el
desprendimiento de retina
El tratamiento dependerá del grado y gravedad deel desprendimiento de cada paciente. En muchos casos, es necesario realizar una intervención de urgencia.
El pronóstico mejora mucho cuando antes se corrija. Por ello, es muy importante acudir a urgencias de forma inmediata si sospecha que puede estar sufriendo un despendimiento de retina.
Cómo se pude prevenir
el desprendimiento de retina
Aunque hay ciertos factores genéticos que no se pueden evitar, tomando ciertas precauciones podremos reducir el riesgo de sufrir un desprendimiento de retina.

- En el caso de sufrir enfermedades oculares graves y que puedan favorecer el desprendimiento de retina, adoptar el tratamiento más adecuado recomendado por el oftalmólogo.
- Aquellas personas que tengan miopía magna y/o familiares de primer grado que hayan sufrido un desprendimiento de retina deberán realizarse revisiones periódicas con la frecuencia recomendada por el oftalmólogo.
- Proteger correctamente nuestros ojos para evitar posibles traumatismos oculares. Por ejemplo, cuando se realizan deportes, cuando se trabaja o se está al aire libre.
- En el caso de precibir destellos y abundantes moscas volantes deforma repentina se debe acudir de inmediato a urgencias, ya que el pronóstico del desprendimiento de retina mejora considerablemente cuanto antes se intervenga.
- Aunque no se tengan patologías que puedan favorecer el desprendimiento de retina, es importante acudir al oftalmólogo al menos una vez al año para realizar una revisión rutinaria de nuestros ojos. De esta forma, se puede detectar cualquier problema ocular en sus primeras fases y adoptar el tratamiento más apropiado desde el principio.