El trasplante de córnea consiste en la sustitución del tejido corneal dañado y que provoca problemas de visión por tejido corneal sano de un donante procedente de un banco de ojos, donde se realiza un estudio previo sobre la idoneidad de este tejido y su seguridad antes de su implantación. En principio, cualquier persona puede someterse a un trasplante de córnea.
Es una cirugía común y en la que se suelen obtener muy buenos resultados.
El trasplante de córnea se suele realizar con anestesia local o, en raras ocasiones, con anestesia general.
Duración: es habitual que la duración de la intervención sea inferior a una hora. Además, se realiza de forma ambulatoria, es decir, que no requiere ingreso.
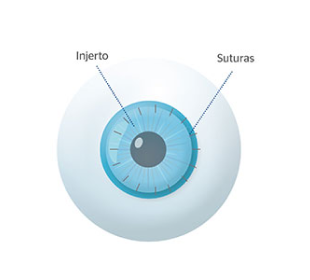
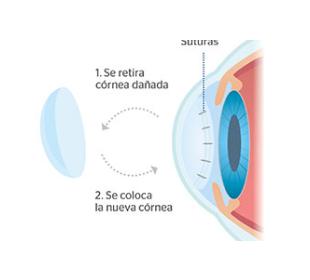

Este procedimiento se suele indicar:
Existen diferentes tipos de cirugías de trasplante de córnea:



En este vídeo la Dra. Patricia Pérez explica en qué consiste el transplante de córnea
El trasplante corneal lamelar es una técnica menos agresiva y, en general, el paciente presenta menos riesgo de rechazo del tejido trasplantado y menos complicaciones. Además, el postoperatorio suele ser más cómodo y la recuperación visual, más rápida. Existen diferentes técnicas de trasplante lamelar según se sustituyan las capas corneales anteriores superficiales, profundas o las capas corneales posteriores:
El trasplante de córnea es el tipo de trasplante de órganos que se realiza de forma más habitual y, además, es el que presenta un pronóstico más favorable. De hecho, aunque la recuperación es lenta, es habitual que los pacientes recuperen la visión perdida y la conserven durante muchos años.
En caso de ser necesario aplicar esta técnica, se podrá mejorar la función visual, la calidad de vida del paciente y solucionar el dolor o la fotofobia, si existiera.
En algunos casos, especialmente cuando existe riesgo de perforación, se realiza el trasplante de córnea para evitar la pérdida del globo ocular y para disminuir las posibles complicaciones.

Preguntas frecuentes
Sí. La córnea se comporta como cualquier otro tejido a la hora de padecer rechazo en un trasplante. Alrededor de un 30% de los trasplantes padecerán, al menos, un episodio de rechazo, y un 5-7% fracasarán por este motivo.
Se produce rechazo cuando el sistema inmunitario del cuerpo del paciente receptor ataca por error la córnea donada. Algunos síntomas de rechazo son: pérdida de visión, dolor, enrojecimiento y fotofobia o sensibilidad a la luz.
Este rechazo de la córnea puede controlarse con frecuencia mediante el uso de ciertos medicamentos.
El tiempo de espera dependerá de la disponibilidad del tejido en un banco de ojos o banco de tejidos oculares, pero suele ser corto.
Esto ocurre porque la donación de córneas incluso puede realizarse cuando el fallecimiento del donante se ha producido fuera de la UCI, ya que no es preciso que el donante sea en muerte encefálica, a diferencia de lo que ocurre con muchos órganos.
El postoperatorio no suele ser doloroso, aunque el paciente sí suele sentir ciertas molestias. La recuperación visual no se produce inmediatamente, sino que es progresiva a lo largo de los meses. Durante este periodo de tiempo, al paciente se le realizará un seguimiento personalizado en el que el oftalmólogo le puede indicar la necesidad de administrarse ciertos medicamentos.
El resultado del trasplante de córnea suele ser satisfactorio, aunque pueden presentarse algunas complicaciones, como el rechazo, que pueden requerir la realización de una nueva cirugía.